Met pijn in mijn maag heb ik het rapport van de Onderzoeksraad voor Veiligheid over falende ict binnen ziekenhuizen gelezen. Vooropgesteld: ik neem mijn pet af voor de onderzoekers en samenstellers van het rapport. Het is een helder geschreven en uitgebreid verhaal met concrete voorbeelden van de incidenten bij de onderzochte ziekenhuizen. Maar na het lezen overheerste bij mij frustratie.
Om duidelijk te maken wat er aan de hand is, herhaal ik hier voor het gemak een stukje uit de samenvattende conclusie op pagina 47 van het rapport: ‘Onvolkomenheden in de inrichting en het beheer van het ict-fundament hebben een belangrijke rol gespeeld bij het ontstaan en bestrijden van de ict-storingen in de drie onderzochte ziekenhuizen. Dit betreft met name de inrichting van redundante voorzieningen, het realtime en continu monitoren van het ict-landschap, de invulling van de regierol en de inrichting van het change- en incidentmanagement.’
Geen hogere wiskunde
Hier zijn mijn kromme tenen ontstaan. Het is in principe geen hogere wiskunde om het complete ict-landschap te monitoren. Ook de zorgsystemen met hun specifieke data formats, communicatieprotocollen en medische apparatuur kan en moét je monitoren. Dus ook de ct-scanner en het röntgenapparaat.
Om het wat concreter te maken sprak ik met Willem Bouwman, it-specialist bij een Nederlands ziekenhuis. Hij is het eens met het rapport. Hij zegt hierover: ‘Ziekenhuizen worden steeds afhankelijker van ict, en dus valt of staat alles met end-to-end monitoring. Hierbij is de inrichting essentieel, en dat kan vaak niet zonder hulp van een specialist. Breng de kritische applicaties, zoals het epd, de pacs, e-mail, de websites en aanmeldzuilen in kaart. Dit kan bijvoorbeeld ook de alarmering zijn bij de afdeling neonatologie. Doe dat vervolgens ook met de knelpunten binnen de infrastructuur. Zodra je dit alles monitort, moet je dat uitdragen naar de organisatie en zorgen dat het hele team op schermen kan zien wat de status is van het complete landschap. Zo zorg je ervoor dat je op tijd issues verhelpt, zonder dat de eindgebruikers er iets van merken.’
Niet doorgedrongen
Wanneer ik ziekenhuizen spreek, merk ik dat dit nog niet volledig tot ze is doorgedrongen. Zolang ze in silo’s blijven denken en werken, en niet overgaan tot end-to-end monitoring, zullen ze brandjes blijven blussen en zullen er vervelende situaties blijven ontstaan voor artsen en patiënten.
Omdat ik vind dat de aanbevelingen in het rapport nog concreter kunnen, heb ik ter aanvulling de volgende tips voor zorginstellingen die aan de slag willen met (betere) monitoring:
– Doe het niet alleen. Ga kijken bij andere ziekenhuizen, leer van elkaar en schakel een specialist in als je er zelf niet uitkomt.
– Vraag leveranciers om mee te denken.
– Met alleen een monitoring tool ben je er nog niet. De inrichting is het belangrijkst.
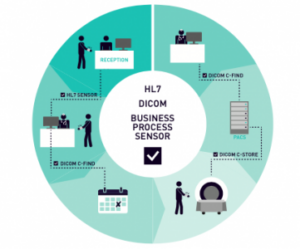
– Monitor de héle keten: van de receptie tot het moment dat de arts op de computer de uitslag van een onderzoek met de patiënt deelt (zie afbeelding).
– Zorg dat je ook pacs (picture archiving and communication systems) kunt monitoren door middel van protocollen als Dicom en HL7.
– Regel alles goed in: zorg ervoor dat je gewaarschuwd wordt vóórdat er grote problemen ontstaan.
– Alarmering is belangrijk. Je wilt niet voor ieder wissewasje uit je bed gebeld worden. Maar je wilt het wel direct weten als een apparaat zich afwijkend gedraagt.
– Maak gebruik van je historie. Zo kun je altijd zien hoe een probleem is ontstaan en dit ook gemakkelijker aan het management rapporteren.